Prothesenwechsel bei späten Kniegelenkinfektionen vermeiden
Kontrolle chronischer periprothetischer Kniegelenkinfektionen durch Débridement, antimikrobielle Therapie und Implantat-Retention (DAIR) mit lokalen resistenzgerechten Antibiotika
BG Unfallklinik Frankfurt am Main
Was bisher bekannt ist
Eine Knie-Endoprothese, also ein künstliches Kniegelenk, bedeutet für viele Menschen das Ende langjähriger Schmerzen und Funktionseinschränkungen aufgrund einer Arthrose des Kniegelenkes.
Die Infektion eines Kunstgelenkes ist selten, stellt aber die wohl schwerwiegendste Komplikation dieser Operation dar. Die Häufigkeit schwankt zwischen 0,8 und 3,0% nach einem Erstersatz und 3 bis über 10% bei einer Wechseloperation. Die Behandlung hängt vom Zeitpunkt der Infektion ab. Bei einer Frühinfektion, also innerhalb der ersten sechs Wochen nach dem Eingriff, kann versucht werden, das Implantat zu erhalten (Retention). Hierzu werden mittels sog. chirurgischem Débridement infiziertes Gewebe und Knochenteile entfernt, bewegliche Teile der Prothese ausgetauscht und Antibiotika als Infusion oder Tabletten zur Infekt-Kontrolle verabreicht- häufig über mehrere Monate. Dieses Verfahren wird international als DAIR (Débridement, Antibiotika, Implantat-Retention) bezeichnet.
Liegt der Eingriff länger als sechs Wochen zurück oder ist die Infektion chronisch, verharren die Bakterien in einem ausgereiften Biofilm und sind kaum noch therapeutisch angreifbar. In diesen Fällen muss die infizierte Prothese ausgebaut, ein antibiotikahaltiger Zement-Platzhalter eingesetzt und erst bei nachgewiesener Keimfreiheit ein erneuter Prothesen-Einbau angestrebt werden.
Dieses radikale Verfahren ist insb. für ältere Menschen und / oder im Falle von Vorerkrankungen wie Diabetes mellitus, Adipositas, Herz-Kreislauf-Erkrankungen körperlich belastend- die Sterblichkeit kann bis zu 40% betragen. Gängige Alternativen wären aber ein Leben mit eiternden Fisteln oder im Extremfall eine Amputation. Daher sollte untersucht werden, ob in dieser besonderen Konstellation auch bei einer Spätinfektion ein DAIR-Vorgehen möglich ist und die Erfolgsraten durch eine lokale Antibiotikagabe verbessert werden können.
Studiendesign und Resultate
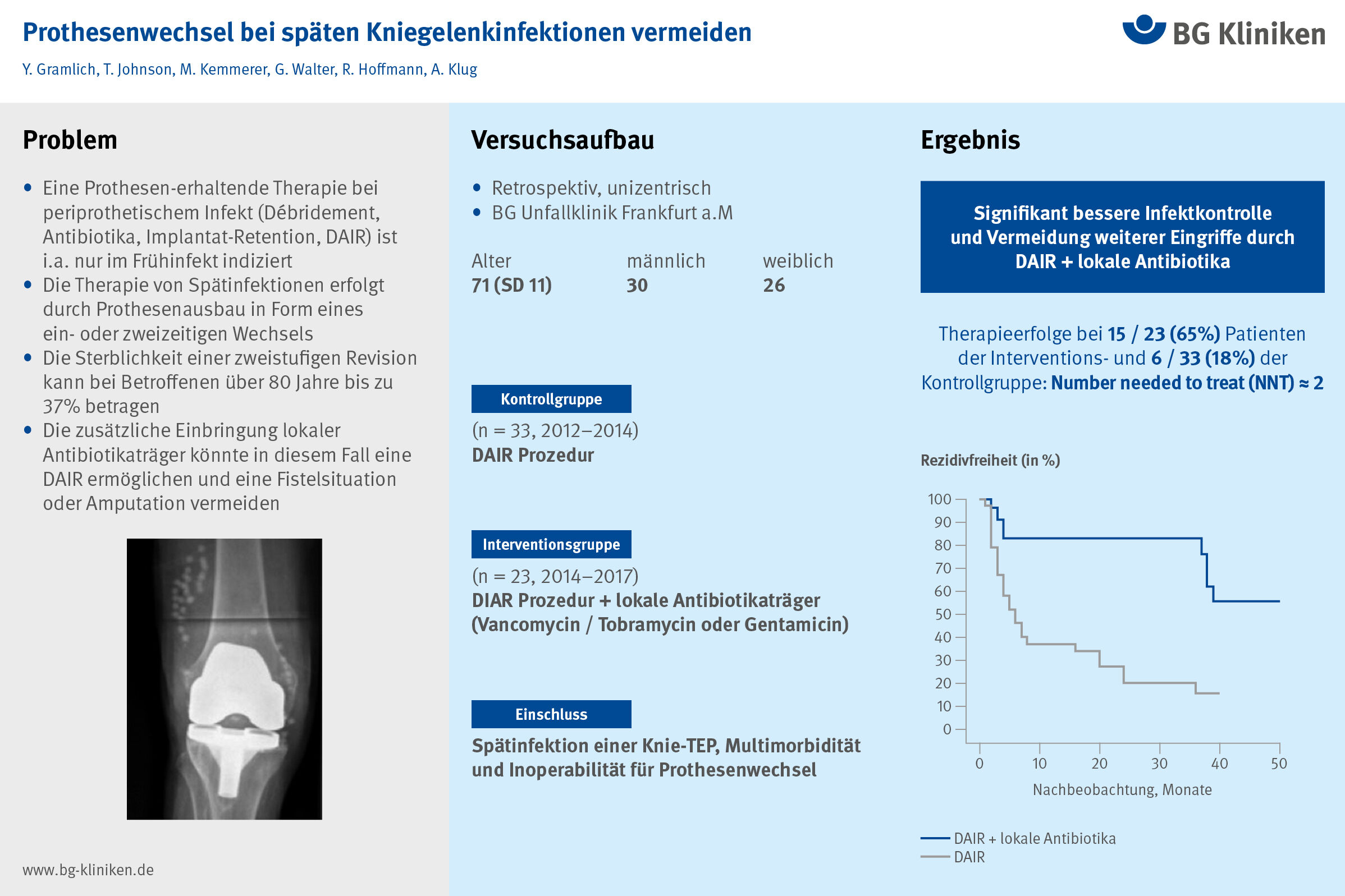
In diese retrospektive Studie wurden 56 Teilnehmer (30 Männer, 26 Frauen, Durchschnittsalter 71 ± 11 Jahre) eingeschlossen, welche sich zwischen 2012 und 2017 an der BG Unfallklinik Frankfurt mit Spätinfekt einer Knie-Endoprothese vorstellten. Auf Grund ihrer Vorerkrankungen (Diabetes mellitus, koronare Herzerkrankung, Myokardinfarkt, Apoplex / TIA, Niereninsuffizienz, multifaktorielle Gangstörungen u.a.) kam ein Prothesenwechsel für diese Betroffenen nicht in Frage. Sie wurden zwischen 2012 und 2014 mittels DAIR, nach 2014 mittels DAIR und einer resistenzgerechten lokalen Antibiotikatherapie (Gentamicin, Vancomycin und / oder Tobramycin) unter Verwendung resorbierbarer Trägerstoffe wie Calcium-Karbonat etc. behandelt.
Ergebnis
Als Therapieerfolg wurde die nachhaltige Infektionskontrolle, also die Vermeidung eines Infekt-Rezidivs oder eines weiteren chirurgischen Eingriffs angesehen. Von 33 Patientinnen und Patienten, welche mittels DAIR, aber ohne lokale Antibiotika therapiert wurden, blieben 6 (18%) über die Nachbeobachtungszeit von über zwei Jahren rezidivfrei. In der topisch-antibiotisch behandelten DAIR-Gruppe waren es 15 von 23 (65%). Die Risikodifferenz betrug somit 47% (95% Konfidenzintervall 24 bis 71%) zugunsten einer lokalen Antibiotika-Gabe bei DAIR. Demnach würde etwa jeder zweite Betroffene mit der beschriebenen Risikokonstellation von einer zusätzlichen lokalen Antibiotikagabe profitieren.
Bedeutung für die klinische Versorgung und Forschung an den BG Kliniken
Die Verwendung von abbaubaren lokalen Antibiotikaträgern, welche antibiogrammgerecht auf das vorhandene Keimspektrum angepasst werden, zeigt eine signifikant höhere Infekt-Kontrollrate bei chronisch infizierten Kniegelenkendoprothesen als bisherige DAIR-Ansätze. Bei Betroffenen mit Grunderkrankungen, welchen ein- oder zweizeitige Wechseloperationen nicht zugemutet werden können, könnten so Fisteln oder eine Amputation vermieden werden.
Über diesen Artikel
Salvage procedure for chronic periprosthetic knee infection: the application of DAIR results in better remission rates and infection-free survivorship when used with topical degradable calcium-based antibiotics. Knee Surg Sports Traumatol Arthrosc. 2020 Sep;28(9):2823-2834. doi: 10.1007/s00167-019-05627-8. Epub 2019 Jul 18. PMID: 31321457.