Granulozyten-stimulierender Faktor
Die Gabe von rekombinantem Granulozyten-Kolonie-stimulierenden Faktor (rhG-CSF) scheint bei bestimmten COVID-19-Formen zu einer Besserung klinischer Verläufe beizutragen.
Granulozyten stellen die wichtigste Zellart in der großen Familie weißer Blutkörperchen und unsere angeborene („unspezifische“) Barriere gegen Bakterien, Pilze und Parasiten dar. Sie werden, wie auch andere Leukozyten, im Knochenmark gebildet. Lymphozyten (B-Lymphozyten, T-Lymphozyten) formen unsere spezifische und während des Lebens lernfähige Immunbarriere, auch gegen Viren. Das Zusammenspiel zwischen Granulozyten, Lymphozyten u.a. Komponenten des menschlichen Immunsystems ist hoch komplex.
Bei verschiedenen bösartigen Erkrankungen, aber auch Virusinfektionen kann eine Erniedrigung des Anteils von Lymphozyten im weißen Blutbild beobachtet werden. Der rekombinante Granulozyten-Kolonie-stimulierende Faktor (rhG-CSF) kann sowohl die Bildung von Granulozyten als auch Lymphozyten anregen und wird z.B. als Begleitbehandlung bei Chemotherapien gegen verschiedene Krebserkrankungen genutzt.
Auch schwere COVID-19-Verläufe können durch eine Lymphopenie gekennzeichnet sein, welche wiederum die körpereigene Abwehr gegen das Virus schwächen kann. Es liegt daher nahe, in dieser Situation ein Medikament wie rhG-CSF zu nutzen, um das Immunsystem zur Eliminierung des Virus anzustoßen.
In einer randomisierten Studie in Guangzhou und Wuhan, China, wurden in drei Kliniken zwischen Februar und April 2020 200 von 329 Patientinnen und Patienten mit SARS-CoV-2-Infektion, radiologischen Zeichen einer Pneumonie, hämatologischem Nachweis einer Lymphopenie (0,8 x 109/l) und Beatmungs- bzw. sonstiger Intensivtherapiepflicht per Zufall entweder einer Standardbehandlung allein oder einer zusätzlichen subkutanen Gabe von rhG-CSF (5 µg/kg über drei Tage) zugeteilt (Jama Network).
Die Teilnehmenden waren im Durchschnitt 45 Jahre alt, 56 % waren Männer. Die Verteilung verschiedener Basisvariablen war zwischen den Behandlungsgruppen ausgeglichen.
Die Sterblichkeit drei Wochen nach Therapiebeginn betrug 2 / 100 in der rhG-CSF- und 10 / 100 in der Standardbehandlungs-Gruppe (Risikodifferenz 8 %, 95 % Konfidenzintervall 2 – 14 %). Dieser Effekt war nicht allein mit dem Zufall vereinbar - etwa jede(r) 12. intensivpflichtige Betroffene mit den beschriebenen Studieneingangskriterien könnte somit von einer rhG-CSF-Behandlung profitieren.
Die zeitabhängige Häufigkeit klinischer Besserungen (definiert als Besserung um ≥1 Punkt auf einer 7-Punkte-Skala) sprach für die rhG-CSF-Gruppe (Abb. 1).
Die Rate unerwünschter Arzneimittelwirkungen war in der rhG-CSF-Gruppe doppelt so hoch wie in der Standardbehandlungsgruppe (93 % versus 46 %). Die Häufigkeit schwerwiegender Ereignisse unterschied sich zwischen beiden Gruppen hingegen nicht (20 % versus 20 %).
Fazit
Rekombinanter Granulozyten-stimulierender Faktor (rhG-CSF) könnte bei beatmungspflichtigen COVID-19-Verläufen und nachweislicher Lymphopenie zusätzlich zu anderen gesicherten pharmakologischen Interventionen wie Dexamethason zu einer Verbesserung der Outcomes beitragen.
Stand: 25.09.2020
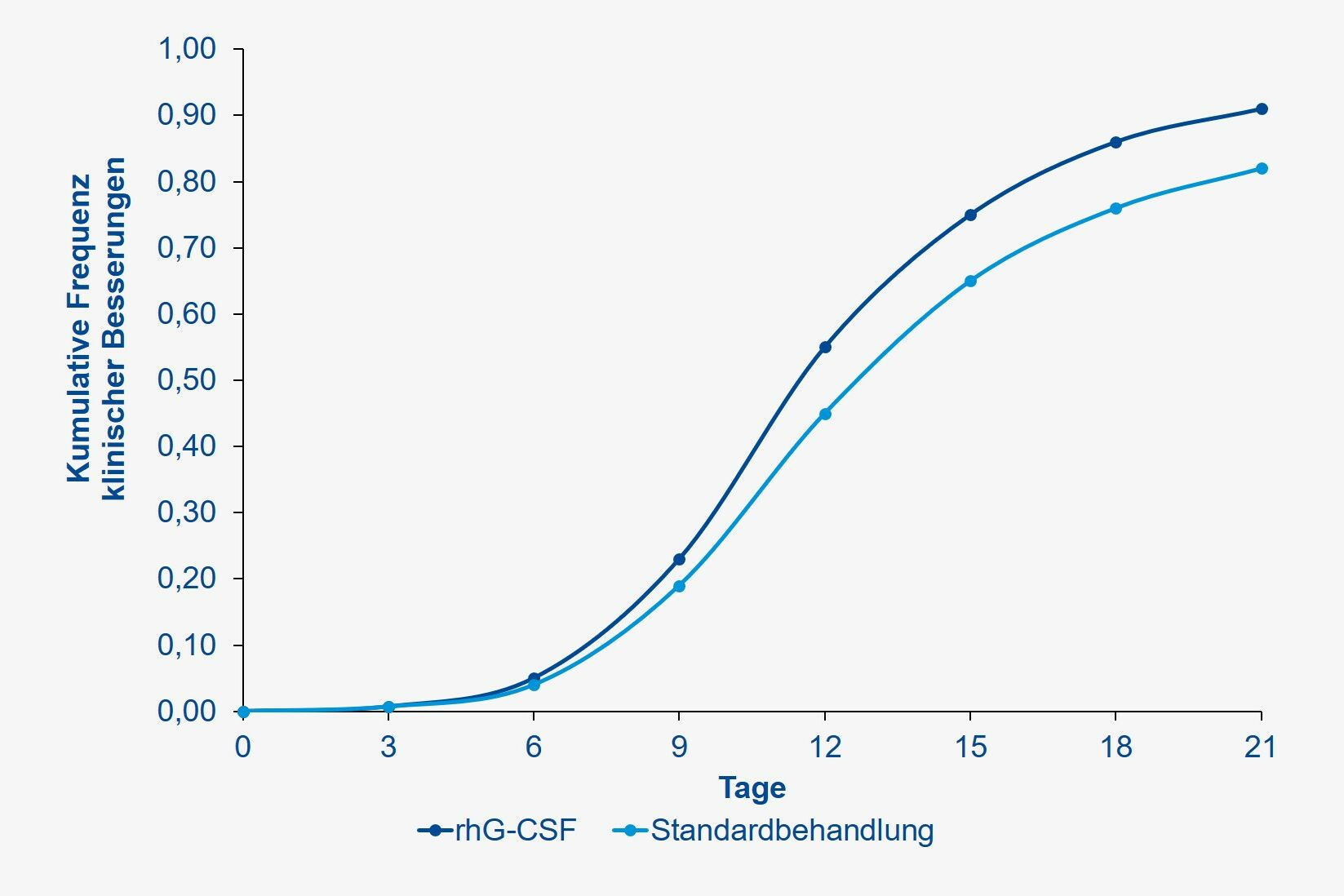
Kumulative Häufigkeit klinischer Besserungen (≥1 Punkt auf einer 7-Punkte-Skala), gemäß Jama Network.